La falta de medicamentos en Europa no es un simple fallo logístico ni un problema de producción. Es el síntoma de sistemas ciegos al comportamiento real de la demanda. Y esa desconexión está redefiniendo el papel del farmacéutico en silencio.
Por Ehab Soltan
HoyLunes — Durante años, la escasez de medicamentos en Europa se ha explicado mediante un conjunto de factores ampliamente documentado: interrupciones en la cadena de suministro, dependencia manufacturera de terceros países, picos de demanda estacionales o tensiones geopolíticas. Todas estas causas son ciertas. Ninguna es suficiente para explicar la persistencia del problema.
Lo que está emergiendo en 2026 es una hipótesis más incómoda, estructural y puramente operativa: la escasez no es únicamente una falta física de suministro, sino una desincronización sistémica entre cómo se prescribe, cómo se distribuye y cómo se consume el medicamento en la realidad contemporánea. Esta desalineación no es conceptual; es medible, operativa y, potencialmente, corregible.
El sistema farmacéutico europeo no está fallando por falta de recursos brutos, sino por una profunda falta de alineación con el comportamiento real del paciente. Este marco explicativo ha sido útil, pero es insuficiente para explicar la persistencia, recurrencia y distribución irregular del fenómeno en sistemas altamente regulados.

El Paciente Fantasma: Cuando el modelo tradicional deja de existir
El modelo tradicional de previsión asumía un flujo lineal y relativamente estable: el médico prescribe, la farmacia dispensa, el paciente consume. Ese mundo ya no existe.
Hoy, el comportamiento del paciente es dinámico, fragmentado y, a menudo, invisible para los sistemas de datos:
Cambia de tratamiento según la disponibilidad inmediata en la farmacia.
Interrumpe terapias por desconfianza, desinformación o efectos secundarios no comunicados.
Consulta múltiples fuentes (digitales, privadas, internacionales) alterando su ruta de compra.
Anticipa compras y acumula stock personal ante rumores de escasez.
Ajusta dosis por cuenta propia sin supervisión médica.
Este nuevo patrón de conducta «fantasma» no está integrado en los algoritmos de previsión. El resultado es sistémicamente ineficiente: el sistema calcula una demanda teórica basada en datos históricos, mientras la demanda real se mueve en una dirección completamente distinta en tiempo operativo. Esta divergencia introduce errores acumulativos en previsión, distribución y reposición que el sistema actual no está diseñado para corregir.
La Hipótesis 2026: Fractura entre la demanda registrada y la necesidad real
La tesis central es nítida: Europa no sufre escasez porque falten moléculas, sino porque los sistemas no están diseñados para capturar la demanda real en tiempo operativo.
Esto genera tres fracturas simultáneas que paralizan la cadena:
Demanda clínica vs. Demanda real
Lo que el médico prescribe en el papel no es, ni de lejos, lo que el paciente termina consumiendo.
Demanda registrada vs. Demanda anticipada
Los sistemas logísticos reaccionan tarde porque operan mirando el espejo retrovisor de datos históricos, ciegos a los cambios de comportamiento presentes.
Disponibilidad logística vs. Accesibilidad real
El medicamento puede existir físicamente en un almacén central… pero no está donde ni cuando el paciente lo necesita desesperadamente.

El Punto Crítico: El farmacéutico como sensor que nadie está escuchando
En este escenario aparece el actor más infravalorado y, paradójicamente, el más crucial del sistema: el farmacéutico.
La farmacia es el único punto de convergencia donde confluyen, en tiempo real, la prescripción médica, la decisión final del paciente, la disponibilidad efectiva y la necesidad de sustituciones o ajustes. Sin embargo, este conocimiento granular y precioso no se integra estructuralmente en el sistema sanitario
El farmacéutico detecta patrones de desincronización antes que cualquier algoritmo:
Identifica medicamentos que dejan de pedirse repentinamente.
Gestiona sustituciones recurrentes que indican un fallo de suministro inminente.
Observa a pacientes que no completan tratamientos crónicos.
Pero este conocimiento crucial queda atrapado en el mostrador. No escala. No informa. No transforma el sistema. Es inteligencia desperdiciada. Integrar esta inteligencia no requiere reinventar el sistema, sino reconocer al farmacéutico como nodo activo dentro de la arquitectura de decisión sanitaria.
La Paradoja Operativa: Más digitalización sanitaria, menos visibilidad real
Europa ha avanzado gigantemente en la digitalización sanitaria, pero con un sesgo crítico que perpetúa la ceguera:
Se ha digitalizado la prescripción (receta electrónica).
Se ha digitalizado el historial clínico.
Se ha digitalizado la trazabilidad logística.
Pero no se ha digitalizado de forma efectiva el comportamiento del paciente ni las decisiones críticas que ocurren en el punto de dispensación. El sistema sigue operando bajo la premisa errónea de que el dato clínico es suficiente para prever la demanda. No lo es.
La propia European Medicines Agency ha señalado que los problemas de suministro no pueden entenderse únicamente desde la producción, sino desde los patrones de uso y demanda.
(Más información en: [https://www.ema.europa.eu/en/human-regulatory/post-authorisation/availability-medicines]
El Error Estructural: Intentar gestionar el caos con herramientas estáticas
El sistema farmacéutico europeo actual fue diseñado para un contexto que ha desaparecido: demanda predecible, paciente pasivo y flujos lineales. El problema no es la falta de capacidad, sino el desfase entre arquitectura del sistema y comportamiento del entorno.
Hoy operamos en un entorno radicalmente distinto donde la información altera el comportamiento del paciente en tiempo real, la desconfianza influye en la adherencia y la percepción de disponibilidad modifica la demanda. Intentar gestionar este entorno dinámico con modelos estáticos genera un efecto inevitable: escasez percibida y caos operativo, incluso cuando el suministro físico existe. Esta desalineación no es teórica; ya se traduce en presión operativa tangible impactando brutalmente en los tres actores clave:
Farmacéuticos: Se ven forzados a ser gestores de incertidumbre y racionamiento, asumiendo decisiones clínicas indirectas y enfrentando la frustración del paciente, perdiendo tiempo operativo vital.
Distribuidores: Operan a ciegas, gestionando picos de demanda no previstos con datos incompletos, asumiendo riesgos reputacionales y económicos.
Pacientes: Perciben una inseguridad constante que altera aún más su comportamiento (acumulación, abandono), dañando irreversiblemente la adherencia terapéutica.
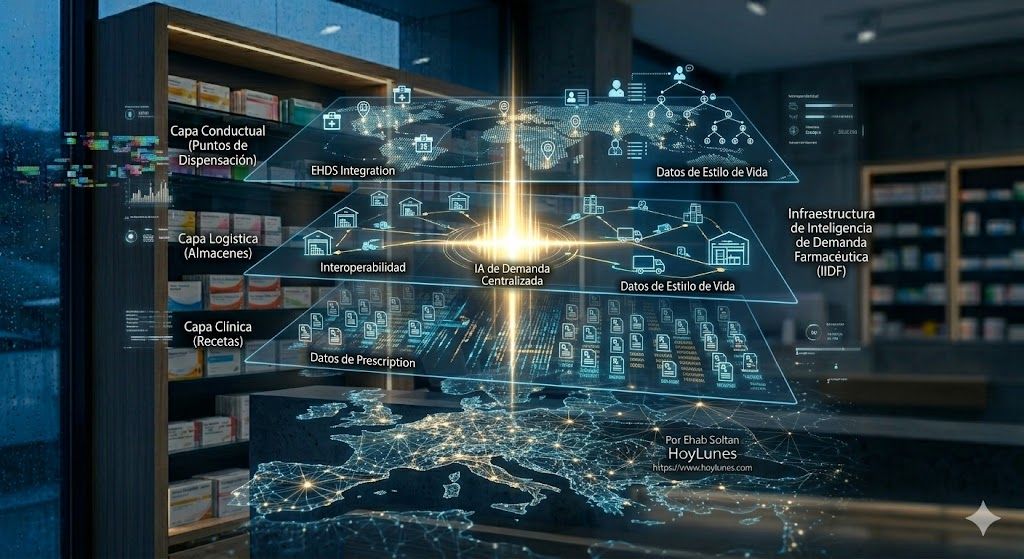
La Oportunidad Invisible: Infraestructura de Inteligencia Farmacéutica en Tiempo Real
Aquí es donde el problema deja de ser clínico y se convierte en una oportunidad estratégica. La solución a la escasez en Europa no es simplemente producir más. Es interpretar mejor.
Europa necesita urgentemente una nueva capa de infraestructura tecnológica: una Infraestructura de Inteligencia de Demanda Farmacéutica. Un sistema capaz de:
Capturar de forma anonimizada las decisiones y fricciones en el punto de dispensación.
Integrar el comportamiento real del paciente en los modelos de previsión.
Detectar desviaciones de demanda en tiempo real.
Anticipar tensiones de suministro antes de que se conviertan en rupturas de stock.
Retroalimentar dinámicamente a médicos, distribuidores y fabricantes.
Esta capa no solo optimiza el sistema; redefine dónde se genera el valor en la cadena farmacéutica.
La interoperabilidad conductual es el verdadero futuro
Europa está construyendo marcos ambiciosos como el Espacio Europeo de Datos de Salud (EHDS).
Más información en: [https://health.ec.europa.eu/ehealth-digital-health-and-care/european-health-data-space_en]
El riesgo estratégico es claro: construir una infraestructura masiva de datos clínicos interoperables sin integrar el comportamiento real. El futuro de la sanidad europea no dependerá solo de la interoperabilidad técnica, sino de la interoperabilidad conductual. Porque en ausencia de esta capacidad, la escasez no desaparecerá: simplemente cambiará de forma.
La pregunta que el sector aún no se atreve a formular no es sobre el suministro. La pregunta real y urgente es:
¿Quién va a interpretar la demanda farmacéutica real en Europa… antes de que el sistema reaccione demasiado tarde?
Quien resuelva esta capa de interpretación operativa —no la producción, no la distribución, sino la inteligencia conductual— no solo reducirá la escasez. Redefinirá por completo el sistema de salud europeo.
Fuentes y marcos de referencia
European Medicines Agency (EMA) – Disponibilidad de medicamentos en Europa. [https://www.ema.europa.eu/en/human-regulatory/post-authorisation/availability-medicines]
European Commission – European Health Data Space (EHDS). https://health.ec.europa.eu/ehealth-digital-health-and-care/european-health-data-space_en
OECD – Health data and system performance. https://www.oecd.org/health
#FarmaciaEuropea #EscasezDeMedicamentos #HealthTech #EHDS #InteroperabilidadConductual #SupplyChain #SaludDigital #HoyLunes #EstrategiaSanitaria #InnovacionFarmaceutica #EhabSoltan









